Аллергия - это повышенная чувствительность организма к определенным аллергенам. Она возникает, когда иммунная система человека реагирует на вещества, безвредные для большинства людей. К аллергическим заболеваниям относится сенная лихорадка, пищевая аллергия, атопический дерматит, аллергическая астма и анафилаксия (аллергическая реакция немедленного типа).
Самые распространенные аллергены - пыльца растений и пищевые продукты, но аллергическую реакцию могут вызвать и другие вещества: металлы, лекарства, укусы насекомых и проч. В зависимости от происхождения, аллергены разделяют на 8 групп:
- Бытовые: пыль, мел, продукты переработки нефти.
- Эпидермальные: шерсть, пух, перья птиц, перхоть и эпидермис человека, экскременты и слюна домашних животных.
- Инсектные: тараканы, пауки, микроклещи, укусы жалящих и кровососущих насекомых.
- Пыльцевые: пыльца растений.
- Пищевые: любые продукты питания. 90% случаев пищевой аллергии приходится на коровье молоко, сою, яйца, пшеницу, арахис, орехи, рыбу и моллюски; другие пищевые аллергии встречаются у 1 человека на 10 тысяч населения и рассматриваются как редкие.
- Лекарственные: любые медикаменты, включая лекарства против аллергии.
- Грибковые: плесень и дрожжевые грибы.
- Гельминтные: аскариды, острицы и другие паразиты.
В развитых странах аллергическими заболеваниями страдает 20% населения; около 6% людей имеют, по меньшей мере, одну пищевую аллергию, и около 20% хотя бы раз в жизни сталкивались с атопическим дерматитом. Анафилаксия (анафилактический шок) встречается реже (у 0,05-2% людей), но является одним из наиболее опасных осложнений аллергии, и в 10-20% случаях заканчивается летально.
Виды аллергических реакций
Согласно классификации по Джеллу-Кумбсу выделяют четыре типа аллергических реакций:
- Аллергические реакции I типа (атопические или анафилактические): пищевая аллергия, анафилактический шок, поллинозы, крапивница, атопическая бронхиальная астма, атопический дерматит, отек Квинке, аллергический ринит.
- Аллергические реакции II типа (цитотоксические): аллергия на лекарственные препараты, гемолитическая болезнь новорожденных, аллергические гемотрансфузионные реакции.
- Аллергические реакции III типа (иммунокомплексные): ревматоидный артрит, аллергический альвеолит, геморрагический васкулит, сывороточная болезнь, системная красная волчанка.
- Аллергические реакции IV типа (реакции замедленного типа, клеточно-опосредованные): контактный дерматит, инфекционно-аллергические бронхиальная астма и ринит, аллергические конъюнктивиты, туберкулиновая реакция (Манту).
Псевдоаллергия (параллергия) - это патологический процесс, который своими проявлениями идентичен аллергической реакции первого типа, но причины возникновения псевдоаллергии иные, чем у истинной аллергии. При псевдоаллергическом процессе причинами могут оказаться отдельные формы пищевой непереносимости, нарушения метаболизма гистамина.
Причины возникновения аллергии
Пока наука не в полной мере понимает суть аллергии, процессы ее возникновения и развития, но механизм аллергической реакции хорошо изучен. В ответ на действие аллергенов в организме продуцируются специфические антитела (иммуноглобулины Е), которые воспринимаются как потенциально опасные. Для их уничтожения иммунная система выпускает химическое вещество под названием гистамин. Высвобождение гистамина может вызвать различные симптомы, включая кожную сыпь, головную боль, чихание, насморк, отеки, тошноту и диарею.
Существуют внутренние и внешние факторы риска развития аллергии. К внутренним относится наследственная предрасположенность, пол, этническая принадлежность и возраст, а к внешним - воздействие инфекционных заболеваний в раннем детстве, загрязнение окружающей среды и диетические изменения.
Генетические причины аллергии наиболее выражены: однояйцевые близнецы страдают одними и теми же аллергическими заболеваниями в 70% случаев, а у родителей-аллергиков с большей вероятностью родятся дети с аллергией. Примечательно, что наследуется не чувствительность к конкретному аллергену, а специфические нарушения иммунной системы.
Риск возникновения аллергии меняется с возрастом: наиболее подвержены аллергическим реакциям маленькие дети, а в возрасте от 10 до 30 лет уровни иммуноглобулина Е падают. В целом мальчики чаще страдают от аллергии, чем девочки, хотя некоторые заболевания (например, аллергическая астма) чаще встречаются у молодых женщин. Различия между полами имеют тенденцию стираться в зрелом возрасте.
Этнические факторы развития аллергии сложно отделить от воздействия окружающей среды, однако существует предположения, что генетические локусы, отвественные за развитие астмы, чаще встречаются у людей европейского и латиноамериканского происхождения.
Гигиеническая гипотеза развития аллергии гласит, что лица, живущие в слишком стерильной среде, не подвержены воздействию достаточного количества патогенов, «тренирующих» иммунную систему: организм начинает атаковать безвредные антигены, вызывая аллергическую реакцию. Гигиеническую гипотезу подтверждают наблюдения, что сенная лихорадка и экзема гораздо реже встречаются у детей из многодетных семей, которые чаще подвергаются воздействию инфекционных агентов «благодаря» своим братьям и сестрам. Более того, аллергические и аутоиммунные заболевания гораздо менее распространены в развивающихся небогатых странах, чем в «стерильных» развитых государствах.
С развитием астмы и других аллергических заболеваний также связывают применение антибиотиков в первый год жизни ребенка и кесарево сечение: обе эти процедуры нарушают естественный микробиом человека.
В роли аллергенов могут выступать различные продукты химической промышленности, нарушая функции нервной и эндокринной систем. И хотя с техногенными факторами связывают резкий рост аллергических заболеваний, до сих пор ученые не знают, почему одни и те же раздражители могут оказаться опасными для одних людей и никак не сказываются на здоровье других.
Симптомы аллергии
Аллергия проявляется общими и местными воспалительными реакциями.
Местные симптомы аллергии:
- Отек слизистой оболочки носа, аллергический ринит и синусит.
- Покраснение глаз, зуд, слезотечение (аллергический конъюнктивит).
- Чихание, кашель, бронхоспазм, хрипы, одышка, приступы бронхиальной астмы, отек гортани.
- Заложенность и боль в ушах, нарушения слуха.
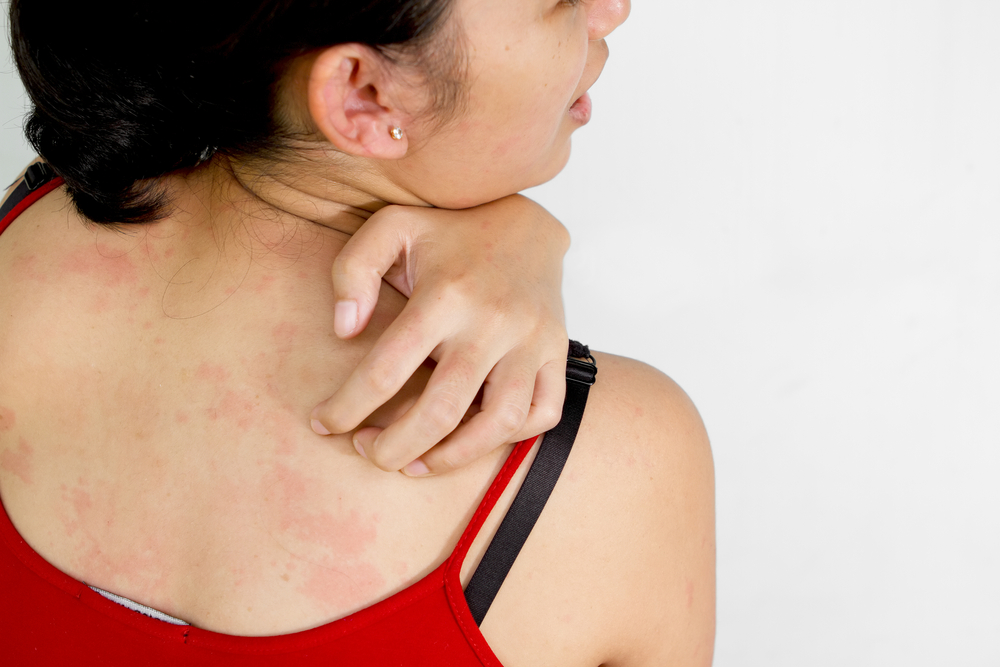
- Кожная сыпь, крапивница, экзема.
- Боль в животе, вздутие живота, тошнота, рвота, диарея.
- Афтозный стоматит.
- Аллергический острый коронарный синдром.
- Если организм реагирует на аллергены систематически, развитвается анафилаксия, отек, снижение артериального давления (гипотония), кома.
Диагностика аллергии
Для определения аллергенов используют аллергопробы (капельные, аппликационные, скарификационые, внутрикожные), элиминационные тесты (удаление потенциального аллергена), иммунологический анализ и провокационные тесты.
- Самый распространенный метод - внутрикожные и скарификационные пробы на аллергены. В толщу кожи спины или внутренней поверхности предплечья вводится небольшое количество возможного аллергена или его экстракта. При наличии чувствительности аллергическая реакция (легкое покраснение или крапивница) обычно развивается в течение 30 минут после процедуры.
- Колориметрический или радиометрический иммунологический анализ крови помогает определить число специфических иммуноглобулинов Е для определенного аллергена.
- Элиминация - способ диагностики аллергии, который пациент может использовать без участия врача. Он хорошо подходит для выявления пищевых аллергенов. Необходимо вывести из рациона определенный продукт и понаблюдать за реакцией своего организма. Если в течение 1-2 неделль состояние здоровья улучшится, можно утверждать, что «подозреваемый» оказался виновником аллергии.
- Провокационные тесты проводят в тех случаях, когда кожные тесты и иммунологический анализ не помогли определить аллерген. Предполагаемый аллерген вводят в нос, под язык или в бронхи, после чего врач оценивает реакцию организма. Из-за высокого риска сильных аллергических реакций и осложнений необходимо присутствие врача.
Лечение аллергии
Устранение контакта с аллергенами - лучший способ профилактики аллергии, но прибегнуть к нему удается не всегда. Для лечения аллергии медики рекомендуют симптоматическую медикаментозную терапию и иммунотерапию.
Принцип иммунотерапии заключается в постепенной вакцинации нарастающих доз специфического антигена или инъекции монолокальных антител. Блокирующие антитела связывают антиген, он не успевает связаться с иммуноглобулином Е, и аллергическая реакция ликвидируется. Иммунотерапия может длится несколько лет и требует регулярного посещения врача (каждые 2-4 недели).
Для симптоматического лечения аллергии используют антигистаминные препараты (цетиризин, хифенадин, димедрол, супрастин, кромоглициевая кислота, дифенгидрамин, диазолин, тавегил, фенкарол). Антигистаминные препараты нейтрализуют свободный гистамин и обладают достаточно быстрым эффектом. Если спустя два дня после начала приема симптомы не проходят, необходимо сменить лекарство.
В тяжелых случаях аллергии применяют кортикостероиды (преднизолон, метилпреднизолон, преднизон, триамцинолон, дексаметазон, бетаметазон).
При пищевых аллергических реакциях необходимо убрать из рациона аллерген. Дополнительно врач может назначить энетросорбенты - препараты, поглощающие токсические вещества, попадающие в желудочно-кишечный тракт.